
Contenido
- Causas
- Los síntomas
- Exámenes y pruebas
- Tratamiento
- Perspectiva (pronóstico)
- Posibles complicaciones
- Cuándo contactar a un profesional médico
- Nombres alternativos
- Instrucciones para el paciente
- Imágenes
- Referencias
- Fecha de revisión 10/10/2018
La enfermedad arterial periférica (PAD, por sus siglas en inglés) es una condición de los vasos sanguíneos que suministran las piernas y los pies. Conduce al estrechamiento y endurecimiento de las arterias. Esto causa una disminución del flujo sanguíneo, que puede dañar los nervios y otros tejidos.
Causas
La PAD es causada por el "endurecimiento de las arterias". Este problema ocurre cuando el material graso (placa) se acumula en las paredes de las arterias y las hace más estrechas. Las paredes de las arterias también se vuelven más rígidas y no pueden ensancharse (dilatarse) para permitir un mayor flujo de sangre cuando sea necesario.
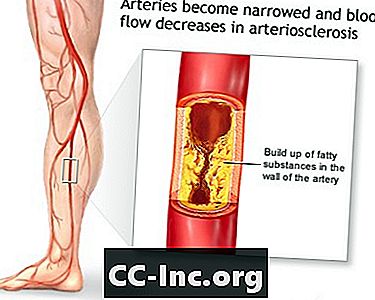
Como resultado, los músculos de sus piernas no pueden obtener suficiente sangre y oxígeno cuando están trabajando más duro (por ejemplo, durante el ejercicio o al caminar). Si la PAD se agrava, puede que no haya suficiente sangre y oxígeno, incluso cuando los músculos están descansando.
PAD es un trastorno común. A menudo afecta a los hombres mayores de 50 años, pero las mujeres también pueden tenerlo. Las personas están en mayor riesgo si tienen un historial de:
- Colesterol anormal
- Diabetes
- Enfermedad del corazón (enfermedad arterial coronaria)
- Presión arterial alta (hipertensión)
- Enfermedad renal con hemodiálisis.
- De fumar
- Accidente cerebrovascular (enfermedad cerebrovascular)
Los síntomas
Los principales síntomas de la PAD son dolor, molestia, fatiga, ardor o incomodidad en los músculos de los pies, las pantorrillas o los muslos. Estos síntomas aparecen con mayor frecuencia al caminar o hacer ejercicio, y desaparecen después de varios minutos de descanso.
- Al principio, estos síntomas pueden aparecer solo cuando usted camina cuesta arriba, camina más rápido o camina distancias más largas.
- Poco a poco, estos síntomas aparecen más rápidamente y con menos ejercicio.
- Sus piernas o pies pueden sentirse adormecidos cuando está descansando. Las piernas también pueden sentirse frías al tacto y la piel puede verse pálida.
Cuando la PAD se vuelve grave, puede tener:
- Impotencia
- Dolor y calambres en la noche.
- Dolor u hormigueo en los pies o dedos de los pies, que puede ser tan intenso que incluso el peso de la ropa o las sábanas es doloroso.
- Dolor que empeora al elevar las piernas y mejora cuando se cuelgan las piernas sobre el lado de la cama.
- Piel que luce oscura y azul.
- Llagas que no sanan
Exámenes y pruebas
Durante un examen, el proveedor de atención médica puede encontrar:
- Un silbido cuando el estetoscopio se sostiene sobre la arteria (soplos arteriales)
- Disminución de la presión arterial en la extremidad afectada.
- Pulsos débiles o ausentes en la extremidad.
Cuando la PAD es más grave, los hallazgos pueden incluir:
- Músculos de la pantorrilla que se encogen (se marchitan o se atrofian)
- Pérdida de cabello sobre las piernas, pies y dedos.
- Llagas dolorosas que no sangran en los pies o dedos de los pies (la mayoría de las veces son de color negro) que tardan en curarse
- Palidez de la piel o color azul en los dedos del pie o pie (cianosis).
- Piel brillante y apretada
- Uñas de los pies gruesas
Los análisis de sangre pueden mostrar colesterol alto o diabetes.
Las pruebas para PAD incluyen:
- Angiografía de las piernas.
- La presión arterial se mide en los brazos y las piernas para comparar (índice tobillo / braquial, o ABI)
- Ecografía Doppler de una extremidad.
- Angiografía por resonancia magnética o angiografía por TC
Tratamiento
Las cosas que puedes hacer para controlar PAD incluyen:
- Equilibrar el ejercicio con el descanso. Camine o realice otra actividad hasta el punto del dolor y alterne con períodos de descanso. Con el tiempo, su circulación puede mejorar a medida que se forman nuevos vasos sanguíneos pequeños. Siempre hable con el proveedor antes de comenzar un programa de ejercicios.
- Deja de fumar.Fumar estrecha las arterias, disminuye la capacidad de la sangre para transportar oxígeno y aumenta el riesgo de formar coágulos (trombos y émbolos).
- Cuídese los pies, especialmente si también tiene diabetes. Use zapatos que le queden bien. Preste atención a los cortes, rasguños o lesiones, y consulte a su proveedor de inmediato. Los tejidos se curan lentamente y son más propensos a infectarse cuando hay una disminución de la circulación.
- Asegúrese de que su presión arterial esté bien controlada.
- Si tiene sobrepeso, reduzca su peso.
- Si su colesterol es alto, consuma una dieta baja en colesterol y baja en grasas.
- Controle su nivel de azúcar en la sangre si tiene diabetes y manténgalo bajo control.
Se pueden necesitar medicamentos para controlar el trastorno, que incluyen:
- Aspirina o un medicamento llamado clopidogrel (Plavix), que evita que la sangre forme coágulos en las arterias. NO deje de tomar estos medicamentos sin consultar antes con su proveedor.
- Cilostazol, un medicamento que trabaja para agrandar (dilatar) la arteria o arterias afectadas en casos de moderados a graves que no son candidatos para la cirugía.
- Medicamento para ayudar a bajar su colesterol.
- Analgésicos.
Si está tomando medicamentos para la hipertensión o la diabetes, tómelos según las indicaciones de su proveedor.
Se puede realizar una cirugía si la afección es grave y está afectando su capacidad para trabajar o realizar actividades importantes, tiene dolor en reposo o tiene llagas o úlceras en la pierna que no se curan. Las opciones son:
- Procedimiento para abrir vasos sanguíneos estrechados o bloqueados que suministran sangre a sus piernas
- Cirugía para desviar el suministro de sangre alrededor de una arteria obstruida.
Algunas personas con PAD pueden necesitar que se les extraiga la extremidad (amputada).
Perspectiva (pronóstico)
La mayoría de los casos de PAD de las piernas se pueden controlar sin cirugía. Aunque la cirugía proporciona un buen alivio de los síntomas en los casos graves, los procedimientos de angioplastia y colocación de stents se utilizan en lugar de la cirugía cada vez más a menudo.
Posibles complicaciones
Las complicaciones pueden incluir:
- Coágulos de sangre o émbolos que bloquean las arterias pequeñas
- Enfermedad de la arteria coronaria
- Impotencia
- Úlceras abiertas (úlceras isquémicas en la parte inferior de las piernas)
- Muerte tisular (gangrena)
- La pierna o el pie afectados pueden necesitar ser amputados
Cuándo contactar a un profesional médico
Llame a su proveedor si tiene:
- Una pierna o pie que se enfríe al tacto, pálido, azul o adormecido
- Dolor en el pecho o falta de aliento con dolor en las piernas
- Dolor en la pierna que no desaparece, incluso cuando no camina o se mueve (llamado dolor de reposo)
- Piernas que están rojas, calientes o hinchadas
- Nuevas llagas / úlceras
- Signos de infección (fiebre, enrojecimiento, sensación de malestar general)
- Síntomas de arteriosclerosis de las extremidades.
Nombres alternativos
Enfermedad vascular periférica; PVD; ALMOHADILLA; Arteriosclerosis obliterante; Obstrucción de las arterias de la pierna; Claudicación Claudicación intermitente; Enfermedad vaso oclusiva de las piernas; Insuficiencia arterial de las piernas; Dolor y calambres recurrentes en las piernas; Dolor de pantorrilla con ejercicio
Instrucciones para el paciente
- Angioplastia y colocación de stent en arterias periféricas - alta
- Fármacos antiplaquetarios - inhibidores de P2Y12
- Colesterol y estilo de vida
- Explicación de las grasas dietéticas.
- Consejos de comida rapida
- Amputación del pie - alta
- Cómo leer las etiquetas de los alimentos.
- Amputación de pierna - alta
- Amputación de pierna o pie - cambio de apósito
- Dieta mediterránea
- Derivación de la arteria periférica, pierna, secreción
Imágenes
Aterosclerosis de las extremidades
Bypass arterial - serie
Referencias
Bonaca MP, Creager MA. Enfermedad arterial periférica. En: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Enfermedad del corazón de Braunwald: un libro de texto de medicina cardiovascular. 11ª ed. Filadelfia, PA: Elsevier Saunders; 2019: cap 64.
Murphy TP, Cutlip DE, Regensteiner JG, et al. Ejercicio supervisado, revascularización del stent o terapia médica para la claudicación debida a enfermedad aortoilíaca de la arteria periférica: el estudio CLEVER. J Am Coll Cardiol. 2015; 65 (10): 999-1009 PMID: 25766947 www.ncbi.nlm.nih.gov/pubmed/25766947.
Simons JP, Robinson WP, Schanzer A. Enfermedad arterial de las extremidades inferiores: manejo médico y toma de decisiones. En: Sidawy AN, Perler BA, eds. Cirugía vascular y terapia endovascular de Rutherford. 9ª ed. Filadelfia, PA: Elsevier; 2019: cap 105.
CJ blanco. Enfermedad arterial periférica aterosclerótica. En: Goldman L, Schafer AI, eds. Medicina Goldman-Cecil. 25 ed. Filadelfia, PA: Elsevier Saunders; 2016: cap 79.
Fecha de revisión 10/10/2018
Actualizado por: Deepak Sudheendra, MD, FSIR, RPVI, Profesor Asistente de Radiología y Cirugía Intervencionista en la Escuela de Medicina Perelman de la Universidad de Pensilvania, con experiencia en Radiología Vascular Intervencionista y Cuidados Quirúrgicos Críticos, Filadelfia, PA. Revisión provista por VeriMed Healthcare Network. También revisado por David Zieve, MD, MHA, Director Médico, Brenda Conaway, Directora Editorial, y el A.D.A.M. Equipo editorial.