
Contenido
- El VPH es más común de lo que cree
- No necesita tener relaciones sexuales para contraer el VPH
- No todos los tipos de VPH causan cáncer
- Existe una vacuna, pero no cura para el VPH
- La mayoría de las personas con VPH no presentan síntomas
- La vacuna contra el VPH no protege contra todas las cepas
- La prueba del VPH es diferente para mujeres y hombres
- Algunos médicos se resisten a realizar la prueba del VPH
- La vacunación contra el VPH no es solo para los jóvenes
- Recibir la vacuna contra el VPH no significa que pueda renunciar a las pruebas de detección del cáncer
A pesar de una mayor conciencia sobre el virus y las vacunas destinadas a prevenirlo, sigue habiendo mucha confusión sobre el VPH en general. Esto no solo puede provocar un retraso en el tratamiento si no detecta los signos de infección, sino que también puede ponerlo en riesgo de contraer o transmitir el virus a otras personas.
Aquí hay 9 datos importantes que todos deben saber sobre el virus del papiloma humano:
El VPH es más común de lo que cree

Se estima que más de 79 millones de estadounidenses están infectados con el VPH, lo que la convierte en la enfermedad de transmisión sexual más común en los EE. UU.
Según los Centros para el Control y la Prevención de Enfermedades (CDC), entre los adultos de entre 18 y 59 años, el 42,5 por ciento está infectado con un VPH genital y el 7,3 por ciento está infectado con un VPH oral.
De hecho, es tan común que los investigadores creen que casi todas las personas sexualmente activas contraerán el virus en algún momento de sus vidas.
No necesita tener relaciones sexuales para contraer el VPH

El VPH se transmite a través del contacto sexual piel a piel. Sin embargo, esto no debería sugerir que las relaciones sexuales sean la única vía de infección. De hecho, no se necesita penetración de ningún tipo para transmitir el virus y cualquier área que no esté cubierta por un condón puede infectarse.
En general, las relaciones sexuales vaginales y anales son las actividades más asociadas con la transmisión del VPH. Aunque es menos común, el virus también se puede transmitir a través del sexo oral. El riesgo solo aumenta si tiene múltiples parejas sexuales o tiene relaciones sexuales con alguien que ha tenido muchas parejas.
No todos los tipos de VPH causan cáncer
Hay más de 100 cepas diferentes de VPH. Algunas son cepas de "alto riesgo" asociadas con el cáncer; otros son tipos de "bajo riesgo" que se sabe que causan verrugas genitales.
Las cepas consideradas de alto riesgo son los tipos 16 y 18, que juntas causan el 70% de los cánceres de cuello uterino y las lesiones precancerosas del cuello uterino.
Existe una idea errónea común entre muchos de que las verrugas genitales son un precursor del cáncer. Este no es el caso. No se sabe que las cepas de VPH responsables de las verrugas genitales causen cáncer.
Habiendo dicho eso, tener una verruga genital no debería sugerir que está "seguro". Las personas pueden infectarse con múltiples tipos de VPH y la aparición de una verruga debe ser una señal de advertencia de una posible exposición a cepas de mayor riesgo.
Existe una vacuna, pero no cura para el VPH
Los tipos de VPH que causan verrugas genitales y cáncer de cuello uterino se pueden controlar, pero no curar. Del mismo modo, las verrugas genitales se pueden tratar eliminándolas, pero su eliminación no erradica el virus subyacente.
Si bien hoy en día existen vacunas que pueden reducir en gran medida el riesgo de contraer el VPH en hombres y mujeres jóvenes, no son vacunas esterilizantes y no pueden neutralizar el virus en personas ya infectadas.
La mayoría de las personas con VPH no presentan síntomas

No se puede saber si alguien tiene VPH al mirarlo o al buscar verrugas genitales. No funciona de esa manera. La mayoría de las personas, de hecho, no tienen signos de infección y solo pueden darse cuenta de la afección si tienen un resultado anormal en la prueba de Papanicolaou.
Pero, incluso para las personas que tienen síntomas, a menudo se pasan por alto o se malinterpretan.
La vacuna contra el VPH no protege contra todas las cepas
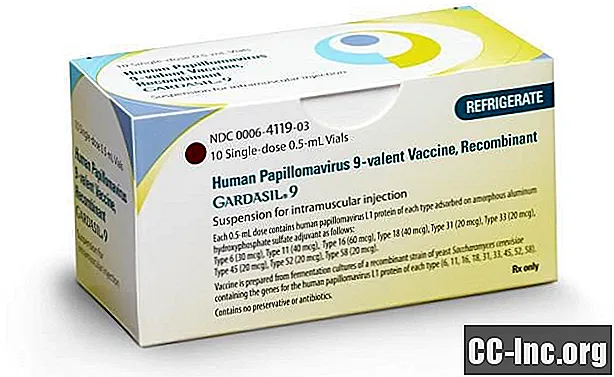
Hay tres vacunas contra el VPH que pueden proteger contra algunas, pero no todas, las cepas de alto riesgo:
- Gardasil protege contra cuatro de los tipos más comunes y los dos que causan el 9 por ciento de todas las verrugas genitales.
- Gardasil 9 protege contra los 4 tipos comunes y cinco cepas adicionales.
- Cervarix protege contra las dos cepas de alto riesgo más comunes, pero no brinda protección contra las verrugas genitales.
Cabe destacar que solo Gardasil 9 está disponible para personas en los EE. UU.
Si bien estas vacunas generalmente brindan una amplia protección, pueden quedarse cortas en mujeres con VIH que a menudo tienen cáncer de cuello uterino como resultado de un tipo de VPH atípico.
La prueba del VPH es diferente para mujeres y hombres

La prueba del VPH se puede realizar en mujeres junto con una prueba de Papanicolaou durante un examen ginecológico.
El Grupo de Trabajo de Servicios Preventivos de EE. UU. (USPSTF) actualmente respalda las pruebas de rutina en los siguientes grupos de edad:
- Las mujeres de 21 a 65 años deben hacerse una prueba de Papanicolaou y una prueba de VPH cada tres años.
- Las mujeres menores de 21 años y mayores de 65 no necesitan una prueba de detección del VPH, pero pueden realizarse la prueba en presencia de un resultado anormal de la prueba de Papanicolaou.
Las pautas actualizadas de detección del cáncer de cuello uterino de la Sociedad Estadounidense del Cáncer (ACS) son ahora incongruentes con las recomendaciones de la USPSTF sobre las pruebas de Papanicolaou. ACS recomienda que las personas con cuello uterino se sometan a una prueba primaria del VPH, en lugar de una prueba de Papanicolaou, cada cinco años, comenzando a los 25 y continuando hasta los 65. Las pruebas de Papanicolaou más frecuentes (cada tres años) todavía se consideran pruebas aceptables para los consultorios sin acceso a Prueba primaria de VPH. Las pautas anteriores de la ACS, publicadas en 2012, aconsejaban que la detección comenzara a los 21 años.
En cuanto a los hombres, actualmente no existe una prueba de VPH disponible para detectar el VPH genital. Sin embargo, algunos médicos pueden realizar una prueba de VPH en una prueba de Papanicolaou anal en hombres (y mujeres) de alto riesgo que practican sexo anal receptivo.
Algunos médicos se resisten a realizar la prueba del VPH

Una de las razones por las que las agencias de salud se muestran reacias a emitir recomendaciones de pruebas de rutina es que los beneficios de las pruebas del VPH aún son en gran parte inciertos.
Si bien una prueba de VPH negativa es una buena indicación de que no tendrá cáncer, un resultado positivo a menudo no significa nada. Esto se debe a que la mayoría de las infecciones por VPH desaparecen en dos años sin complicaciones. Como tal, un resultado positivo puede causar más angustia de la necesaria o investigaciones médicas directas que no son necesarias.
Guía de discusión del médico del VPH
Obtenga nuestra guía imprimible para su próxima cita con el médico para ayudarlo a hacer las preguntas correctas.

La vacunación contra el VPH no es solo para los jóvenes

Actualmente, los CDC recomiendan la vacunación contra el VPH para todas las niñas a partir de los 11 o 12 años. También respaldan su uso en mujeres de 13 a 26 años que no hayan sido vacunadas previamente. Personas de 3 a 26 años que aún no se han vacunado probablemente necesitará una tercera dosis para mejorar la eficacia.
Pero el hecho de que tenga más de 26 años no significa que no deba vacunarse. Los hombres homosexuales y bisexuales, las personas transgénero y las personas inmunodeprimidas (incluidas las que tienen VIH) se encuentran entre los grupos que los CDC recomiendan para una inmunización posterior, ya que corren un riesgo mucho mayor de cáncer anal y cervical que la población general.
Las pautas de la ACS para la vacunación contra el VPH difieren de las de los CDC. En 2020, ACS comenzó a recomendar que la vacunación contra el VPH de rutina comenzara a los 9 años para ayudar a respaldar las tasas de vacunación más tempranas en general. ACS también comenzó a recomendar contra la vacunación en personas mayores de 27 años debido al bajo beneficio esperado y también a la escasez de vacunas.
Si tiene más de 26 años, su médico finalmente decidirá qué tan apropiado es para la vacuna contra el VPH. Si cree que tiene un mayor riesgo de cáncer de cuello uterino o anal, no dude en pedirle a su médico que le realice uno. Es rápido, simple y cuesta alrededor de $ 100 (que su seguro puede cubrir).
Recibir la vacuna contra el VPH no significa que pueda renunciar a las pruebas de detección del cáncer
Incluso si recibe la vacuna contra el VPH, aún debe estar atento a la detección del cáncer de cuello uterino.La vacuna muestra una reducción en los precánceres más avanzados, pero no ha existido el tiempo suficiente para proporcionar los 20 años de datos necesarios para indicar una reducción en los casos reales de cáncer.