Contenido
- Descripción
- Por qué se realiza el procedimiento
- Los riesgos
- Antes del procedimiento
- Despues del procedimiento
- Perspectiva (pronóstico)
- Nombres alternativos
- Instrucciones para el paciente
- Imágenes
- Referencias
- Fecha de revisión 25/07/2018
Un desfibrilador cardioversor implantable (DAI) es un dispositivo que detecta cualquier latido cardíaco rápido y que ponga en peligro la vida. Este latido anormal del corazón se llama arritmia. Si ocurre, el ICD envía rápidamente una descarga eléctrica al corazón. El choque cambia el ritmo de vuelta a la normalidad. Esto se llama desfibrilación.
Descripción
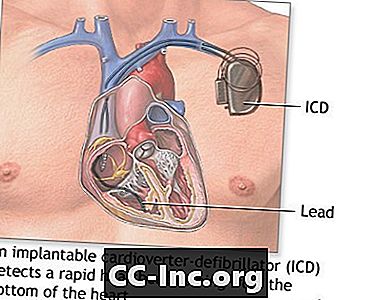
Un ICD está hecho de estas partes:
- El generador de impulsos tiene aproximadamente el tamaño de un reloj de bolsillo grande. Contiene una batería y circuitos eléctricos que leen la actividad eléctrica de su corazón.
- Los electrodos son cables, también llamados cables, que pasan por las venas hasta el corazón. Conectan tu corazón al resto del dispositivo. Su ICD puede tener 1, 2 o 3 electrodos.
- La mayoría de los ICD tienen un marcapasos incorporado. Es posible que su corazón necesite estimulación si está latiendo demasiado lento o demasiado rápido, o si ha sufrido una descarga por el ICD.
- Existe un tipo especial de ICD llamado ICD subcutáneo. Este dispositivo tiene un cable que se coloca en el tejido a la izquierda del esternón en lugar de en el corazón. Este tipo de DCI tampoco puede ser un marcapasos.
Un cardiólogo o cirujano insertará su ICD cuando esté despierto. El área de la pared torácica debajo de la clavícula se adormecerá con anestesia, por lo que no sentirá dolor. El cirujano hará una incisión (corte) a través de su piel y creará espacio debajo de su piel y músculo para el generador de ICD. En la mayoría de los casos, este espacio se hace cerca de su hombro izquierdo.
El cirujano colocará el electrodo en una vena y luego en su corazón. Esto se hace usando una radiografía especial para ver dentro de su pecho. Luego, el cirujano conectará los electrodos al generador de pulso y al marcapasos.
El procedimiento más a menudo toma de 2 a 3 horas.
Algunas personas con esta afección tendrán un dispositivo especial que combina un desfibrilador y un marcapasos biventricular. El dispositivo marcapasos ayuda al corazón a latir de una manera más coordinada.
Por qué se realiza el procedimiento
Un ICD se coloca en personas con alto riesgo de muerte cardíaca súbita debido a un ritmo cardíaco anormal que es potencialmente mortal. Estos incluyen taquicardia ventricular (VT) o fibrilación ventricular (VF).
Las razones por las que puede estar en alto riesgo son:
- Ha tenido episodios de uno de estos ritmos cardíacos anormales.
- Su corazón está debilitado, es demasiado grande y no bombea la sangre muy bien. Esto puede deberse a ataques cardíacos anteriores, insuficiencia cardíaca o cardiomiopatía (músculo cardíaco enfermo).
- Tiene un tipo de problema cardíaco congénito (presente al nacer) o afección genética de la salud.
Los riesgos
Los riesgos para cualquier cirugía son:
- Coágulos de sangre en las piernas que pueden viajar a los pulmones.
- Problemas respiratorios
- Ataque cardíaco o apoplejía
- Reacciones alérgicas a medicamentos (anestesia) utilizados durante la cirugía.
- Infección
Los posibles riesgos de esta cirugía son:
- Infección en la herida
- Lesiones en el corazón o los pulmones.
- Arritmias cardíacas peligrosas
Un ICD a veces administra choques a su corazón cuando NO los necesita. Aunque un shock dura muy poco tiempo, puede sentirse en la mayoría de los casos.
Este y otros problemas de ICD a veces se pueden prevenir cambiando la forma en que se programa su ICD. También se puede configurar para que suene una alerta si hay un problema. El médico que administra la atención de su ICD puede programar su dispositivo.
Antes del procedimiento
Siempre informe a su proveedor de atención médica qué medicamentos está tomando, incluso los medicamentos o hierbas que compró sin receta.
El día antes de su cirugía:
- Informe a su profesional médico sobre cualquier resfriado, gripe, fiebre, brote de herpes u otra enfermedad que pueda tener.
- Ducha y champú bien. Se le puede pedir que lave todo el cuerpo debajo de su cuello con un jabón especial.
- También se le puede pedir que tome un antibiótico para protegerse contra las infecciones.
En el día de la cirugía:
- Por lo general, se le pedirá que no beba ni coma nada después de la medianoche anterior a la cirugía. Esto incluye goma de mascar y mentas para el aliento. Enjuague su boca con agua si se siente seca, pero tenga cuidado de no tragar.
- Tome los medicamentos que le han dicho que tome con solo un pequeño sorbo de agua.
Le dirán cuándo llegar al hospital.
Despues del procedimiento
La mayoría de las personas que tienen un ICD implantado pueden irse a casa desde el hospital en 1 día. Más rápidamente vuelven a su nivel de actividad normal. La recuperación completa toma alrededor de 4 a 6 semanas.
Pregúntele a su profesional médico cuánto puede usar el brazo en el costado de su cuerpo donde se colocó el ICD. Se le puede recomendar que no levante objetos que pesen más de 10 a 15 libras (4.5 a 6.75 kilogramos) y que evite empujar, jalar o torcer el brazo durante 2 a 3 semanas. También es posible que le indiquen que no levante el brazo por encima del hombro durante varias semanas.
Cuando salga del hospital, se le entregará una tarjeta para que la guarde en su billetera. Esta tarjeta enumera los detalles de su ICD y tiene información de contacto para emergencias. Siempre debes llevar esta tarjeta de billetera contigo.
Necesitará chequeos regulares para que su ICD pueda ser monitoreado. El proveedor verificará si:
- El dispositivo está detectando correctamente los latidos de tu corazón.
- Cuántos choques se han entregado
- Cuánta energía queda en las baterías.
Perspectiva (pronóstico)
Su ICD controlará constantemente los latidos de su corazón para asegurarse de que sean constantes. Brindará un golpe al corazón cuando sienta un ritmo que amenaza la vida. La mayoría de estos dispositivos también pueden funcionar como marcapasos.
Nombres alternativos
ICD; Desfibrilacion
Instrucciones para el paciente
- Angina - alta
- Angina - cuando tienes dolor de pecho
- Fármacos antiplaquetarios - inhibidores de P2Y12
- Aspirina y enfermedades del corazón.
- Mantequilla, margarina y aceites de cocina.
- Colesterol y estilo de vida
- Controlando su presión arterial alta
- Explicación de las grasas dietéticas.
- Consejos de comida rapida
- Ataque al corazón - alta
- Enfermedad cardiaca - factores de riesgo
- Insuficiencia cardiaca - alta
- Cómo leer las etiquetas de los alimentos.
- Dieta baja en sal
- Dieta mediterránea
- Cuidado de heridas quirúrgicas - abierto
Imágenes

Desfibrilador-cardioversor implantable
Referencias
Epstein AE, DiMarco JP, Ellenbogen KA, et al. Actualización centrada en ACCF / AHA / HRS de 2012 incorporada en las pautas de ACCF / AHA / HRS 2008 para la terapia basada en dispositivos de anormalidades del ritmo cardíaco: un informe de la American Task School Association / American Heart Association Task Force sobre guías de práctica y ritmo cardíaco Sociedad. J Am Coll Cardiol. 2013; 61 (3): e6-e75. PMID: 23265327 www.ncbi.nlm.nih.gov/pubmed/23265327.
Miller JM, Tomaselli GF, Zipes DP. Terapia para las arritmias cardíacas. En: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Enfermedad del corazón de Braunwald: un libro de texto de medicina cardiovascular. 11ª ed. Filadelfia, PA: Elsevier Saunders; 2019: cap 36.
Pfaff JA, Gerhardt RT. Evaluación de dispositivos implantables. En: Roberts JR, Custalow CB, Thomsen TW, editores. Procedimientos clínicos de Roberts y Hedges en medicina de emergencia y cuidados agudos. 7ª ed. Filadelfia, PA: Elsevier; 2019: cap 13.
Swerdlow CD, Wang PJ, Zipes DP. Marcapasos y desfibriladores cardioversores implantables. En: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Enfermedad del corazón de Braunwald: un libro de texto de medicina cardiovascular. 11ª ed. Filadelfia, PA: Elsevier Saunders; 2019: cap 41.
Fecha de revisión 25/07/2018
Actualizado por: Michael A. Chen, MD, PhD, Profesor Asociado de Medicina, División de Cardiología, Centro Médico Harborview, Escuela de Medicina de la Universidad de Washington, Seattle, WA. También revisado por David Zieve, MD, MHA, Director Médico, Brenda Conaway, Directora Editorial, y el A.D.A.M. Equipo editorial.