
Contenido
Su pantorrilla, ubicada en la parte posterior de la pierna, justo debajo de la rodilla, está formada por tres músculos (gastrocnemio, sóleo, plantar). Si bien una lesión en cualquiera de estos puede producir dolor en la pantorrilla, las afecciones que afectan los vasos sanguíneos, los nervios o los tejidos que envuelven los músculos de la pantorrilla también pueden hacerlo. Hay una variedad de diagnósticos posibles, desde distensión o ruptura muscular hasta un coágulo de sangre, y su médico querrá conocer los detalles de su malestar, como la calidad (p. Ej., Agudo, calambres) e intensidad (p. Ej., Leve versus grave) -para comenzar a llegar al fondo de por qué tiene dolor en la pantorrilla.Al final, su plan de tratamiento dependerá de su diagnóstico subyacente, pero abordar el dolor en la pantorrilla a menudo implica terapias como reposo, hielo y medicamentos antiinflamatorios.
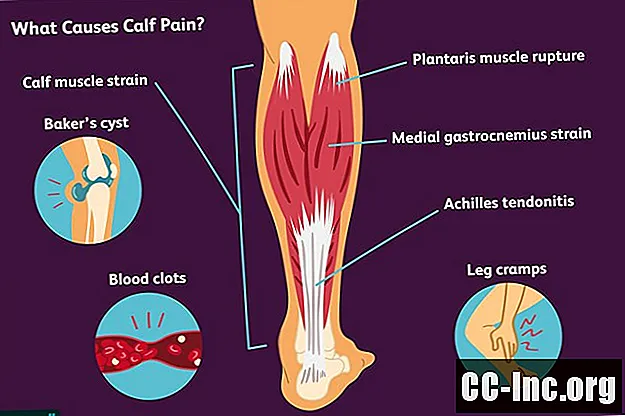
Causas
Si bien la mayoría de las causas del dolor en la pantorrilla son de corta duración y benignas, especialmente los diagnósticos relacionados con los músculos, existen algunas potencialmente graves, como un coágulo de sangre o claudicación (cuando las arterias de las piernas están bloqueadas). Es por eso que siempre es importante consultar a su médico para una evaluación de su dolor en la pantorrilla.
Causas relacionadas con los músculos
Aquí hay una descripción general de los diagnósticos de dolor de pantorrilla que son de origen muscular, que van desde una distensión del músculo de la pantorrilla (cuando el músculo está demasiado estirado o desgarrado) hasta un calambre o hematoma muscular.
Calambre del músculo de la pantorrilla
Un espasmo o calambre de los músculos de la pantorrilla, también conocido como "charley horse", se refiere a una contracción involuntaria de uno o más músculos de la pantorrilla. Los calambres musculares en la pantorrilla a menudo se informan como intensamente dolorosos y pueden estar asociados con rigidez y un nudo visible. Aunque este endurecimiento incontrolable del músculo generalmente es de corta duración, el dolor de los músculos de la pantorrilla puede persistir durante días.
Distensión del músculo de la pantorrilla
La distensión del músculo de la pantorrilla, y más específicamente una distensión del gastrocnemio medial, es una causa común de dolor agudo en la pantorrilla. Por lo general, esta lesión ocurre durante una actividad deportiva o de ejercicio cuando se empuja repentinamente durante un sprint o salto. El dolor de una distensión en la pantorrilla a menudo se describe como una sensación repentina, aguda o desgarradora. Si es grave, también puede producirse hinchazón y hematomas.
Una distensión del músculo medial de la pantorrilla a veces se denomina "pierna de tenis", porque suele ocurrir cuando los jugadores de tenis cambian rápidamente de dirección para devolver un tiro.
Contusión del músculo de la pantorrilla
Una contusión o un hematoma del músculo de la pantorrilla a menudo ocurre después de un golpe directo en la pantorrilla o una serie de golpes repetitivos en la parte inferior de la pierna.
Además de la hinchazón, los hematomas y el dolor intenso y agudo, a veces se puede formar un hematoma (una acumulación de sangre).
Distensión del músculo sóleo
El músculo sóleo se encuentra debajo del músculo gastrocnemio en la pantorrilla. El esfuerzo del músculo sóleo es comúnmente una lesión crónica que ocurre en corredores de larga distancia. El dolor a menudo se informa como un dolor profundo o tensión en la pantorrilla que se puede reproducir al doblar la rodilla y flexionar el tobillo en dorsal (tirando los dedos de los pies hacia la espinilla) al mismo tiempo.
Ruptura del músculo plantar
El músculo plantar es un músculo delgado que se extiende a lo largo del músculo gastrocnemio, pero es solo una fracción del tamaño. Cuando el músculo plantar se desgarra (se rompe), a menudo como resultado de lanzarse hacia adelante, se siente un dolor repentino y punzante en la parte posterior de la pierna. Puede aparecer hinchazón y hematomas en la parte posterior de la pierna, junto con calambres en la parte posterior de la pierna. músculo de la pantorrilla.
Causas no relacionadas con el músculo de la pantorrilla
Si bien las lesiones musculares son la causa más común de dolor en la pantorrilla, hay otras que pueden deberse a problemas nerviosos, problemas en las articulaciones de la rodilla o afecciones del pie y el tobillo.
Tendinitis / Ruptura de Aquiles
El tendón de Aquiles es el tendón más grande del cuerpo y conecta los músculos de la pantorrilla con el hueso del talón. Cuando el tendón se irrita, generalmente como resultado del uso excesivo, se puede desarrollar un dolor ardiente en la parte posterior de la pierna, generalmente justo por encima del talón. También puede haber dolor y rigidez en la pantorrilla.
Si el tendón de Aquiles se desgarra ("se rompe"), una persona suele experimentar un dolor intenso y repentino en la parte posterior de la pierna, además de dificultad para soportar cualquier peso sobre la pierna afectada. Además, algunas personas informan haber escuchado un "pop" cuando el tendón se rompe.
Coágulo sanguíneo
Se pueden formar coágulos de sangre en las venas profundas de la pierna (lo que se denomina trombosis venosa profunda) y causar los síntomas clásicos de hinchazón, enrojecimiento, calor y un dolor sensible y con calambres en la pantorrilla.
Ciertas afecciones aumentan el riesgo de que una persona desarrolle un coágulo de sangre, como:
- Edad creciente
- El embarazo
- Obesidad
- Inmovilización
- Cáncer
- De fumar
- Someterse a un procedimiento quirúrgico reciente
Un coágulo de sangre es una causa muy grave de dolor en la pantorrilla. Sin tratamiento, el coágulo a veces puede viajar a los pulmones (lo que se denomina embolia pulmonar) y causar una dificultad respiratoria grave.
Quiste de Baker
Un quiste de Baker no es un verdadero quiste, sino más bien una acumulación de líquido de la articulación de la rodilla que se acumula en la parte posterior de la rodilla, más comúnmente como resultado de la artritis. Si se rompe un quiste de Baker, el líquido puede filtrarse hacia la pantorrilla región que causa dolor en la pantorrilla, junto con hinchazón.
Atrapamiento de nervios
La presión sobre los nervios puede causar síntomas como entumecimiento, hormigueo y / o dolor agudo. Los dos atrapamientos nerviosos que causan con mayor frecuencia dolor en la pantorrilla son nervio sural y atrapamiento del nervio peroneo. En raras ocasiones, un atrapamiento grave del nervio peroneo puede provocar debilidad muscular y pie caído.
Tendinitis poplítea
El tendón poplíteo envuelve la articulación de la rodilla, conectando el fémur al músculo poplíteo, un músculo de forma triangular que trabaja con el tendón para controlar la flexión y rotación de la rodilla. El dolor de la tendinitis poplítea se siente por encima de la pantorrilla, en la parte posterior y lateral de la rodilla, y empeora al caminar o correr cuesta abajo. Además del dolor, si la lesión del tendón poplíteo es aguda, sangrado en la articulación de la rodilla puede ocurrir.
En raras ocasiones, el tendón poplíteo se desgarra, pero esto puede ocurrir con un traumatismo, como con un golpe directo en el interior de la rodilla.
Atrapamiento de la arteria poplítea
Se cree que el atrapamiento de la arteria poplítea, una condición poco común que se observa principalmente en atletas varones jóvenes, se debe a un defecto del desarrollo en el que el músculo gastrocnemio de una persona comprime la arteria poplítea (ubicada en la rodilla y la parte posterior de las piernas).
Los síntomas del atrapamiento de la arteria poplítea pueden incluir un dolor profundo en la pantorrilla que ocurre después de un ejercicio vigoroso de la parte inferior de la pierna, como andar en bicicleta o correr.
Enfermedad arterial periférica de la pierna y claudicación
La claudicación por enfermedad de las arterias periféricas de la parte inferior de la pierna (cuando hay un flujo sanguíneo reducido en las arterias de la parte inferior de la pierna) puede causar dolor en la nalga, la cadera, el muslo, la pantorrilla o el pie al caminar una cierta distancia. El dolor se resuelve con reposo en 10 minutos.
El dolor por claudicación en la pantorrilla generalmente se describe como calambres y es el resultado del estrechamiento de la arteria en la mitad del muslo (femoral superficial) o de la rodilla (arteria poplítea).
Fractura del hueso de la pierna
Una rotura ósea o fractura en uno de los huesos de la parte inferior de la pierna (la tibia o el peroné) puede causar dolor severo en la pantorrilla. También puede haber deformidad e hinchazón de las piernas.
Infección ósea
En raras ocasiones, una infección ósea en la parte inferior de la pierna puede causar dolor en la pantorrilla, que generalmente se describe como sordo y constante. Además del dolor, puede haber calor, enrojecimiento e hinchazón.
Cuando ver a un doctor
Si no está seguro de la causa de sus síntomas o si no conoce las recomendaciones de tratamiento específicas para su afección, debe buscar atención médica. El tratamiento del dolor de pantorrilla debe dirigirse a la causa específica de su problema.
Algunos signos de que debe ser examinado por un médico incluyen:
- Incapacidad para caminar cómodamente del lado afectado
- Lesión que causa deformidad en la parte inferior de la pierna.
- Dolor en la pantorrilla que ocurre por la noche o mientras descansa
- Dolor en la pantorrilla que persiste más allá de unos días.
- Hinchazón del área de la articulación de la pantorrilla o el tobillo
- Signos de una infección, que incluyen fiebre, enrojecimiento, calor
- Cualquier otro síntoma inusual
Diagnóstico
En muchos casos, el diagnóstico de dolor en la pantorrilla se realiza clínicamente, es decir, con un historial médico detallado y un examen físico solo. Sin embargo, a veces se necesitan pruebas por imágenes, como una ecografía, o análisis de sangre.
Historial médico
Antes de la visita a su médico, es una buena idea anotar un par de notas sobre el dolor en la pantorrilla, como cuándo comenzó, cómo se siente y si ha experimentado otros síntomas como entumecimiento o hinchazón. Además de preguntarle sobre los detalles específicos de su dolor en la pantorrilla, su médico querrá saber si tiene algún problema de salud y si experimentó una lesión o trauma reciente.
Examen físico
Durante el examen físico, su médico inspeccionará y presionará (palpará) la parte inferior de la pierna para buscar signos de hinchazón, sensibilidad, calor y decoloración o enrojecimiento. También pueden controlar sus reflejos y pulsos de piernas / tobillos / pies.
Por último, maniobrarán su pie, tobillo y rodilla, posiblemente realizando pruebas especializadas si se sospecha un cierto diagnóstico.
Un ejemplo de una prueba especial que a veces se usa para evaluar el dolor en la pantorrilla incluye:
- Prueba de Thompson: La prueba de Thompson evalúa la rotura del tendón de Aquiles y requiere que un médico apriete el músculo de la pantorrilla mientras la persona se acuesta en una mesa de examen con el pie colgando sobre el borde. La prueba es positiva (sospechosa de rotura del tendón de Aquiles) si los dedos de los pies no se flexionan hacia abajo cuando se aprieta la pantorrilla.
Análisis de sangre
En la mayoría de los casos, los análisis de sangre no están justificados para diagnosticar el dolor en la pantorrilla. Dicho esto, se puede solicitar un dímero D para ayudar en el diagnóstico de un coágulo sanguíneo. Los marcadores inflamatorios, la velocidad de sedimentación globular (VSG) y la proteína C reactiva (PCR), pueden ser útiles para diagnosticar o descartar un coágulo de sangre. infección ósea.
Imágenes
Al diagnosticar el dolor en la pantorrilla, los médicos pueden utilizar varias pruebas de imagen. Las radiografías pueden evaluar muchos tipos de anomalías de la parte inferior de la pierna, el tobillo o la rodilla. Se pueden usar pruebas adicionales, como una ecografía o una resonancia magnética, para evaluar las lesiones del tendón de la pantorrilla, los desgarros o, en otros casos, los coágulos de sangre. En algunos casos, pueden ser necesarias pruebas más especializadas, como estudios vasculares, para confirmar el diagnóstico.
Tratamiento
El tratamiento del dolor de pantorrilla depende completamente de la causa del problema. Por lo tanto, es de suma importancia que obtenga un diagnóstico para comprender la causa de sus síntomas antes de embarcarse en un programa de tratamiento. Rara vez se necesita cirugía para tratar el dolor en la pantorrilla. A continuación se muestran algunos tratamientos iniciales comunes que probablemente se sugieran.
Descanso
El primer tratamiento, en la mayoría de los casos, es descansar los músculos y permitir que la inflamación aguda disminuya. A menudo, este es el único paso necesario para aliviar el dolor en la pantorrilla. Si los síntomas son severos, una bota para caminar y muletas pueden ser útiles.
Aplicación de hielo y calor
Las compresas de hielo y las almohadillas térmicas se encuentran entre los tratamientos más utilizados para las fuentes de dolor de pantorrilla relacionadas con los músculos o los tendones. Dependiendo de su situación, puede ser mejor usar una que la otra.
¿Debería usar hielo o calor?Extensión
Estirar los músculos y tendones de la pantorrilla puede ayudar con algunas causas de dolor en la pantorrilla. Debe establecerse una buena rutina.
Terapia física
La fisioterapia es un aspecto importante del tratamiento de casi todas las afecciones ortopédicas. Los fisioterapeutas utilizan diferentes técnicas para aumentar la fuerza, recuperar la movilidad y ayudar a que los pacientes vuelvan a su nivel de actividad anterior a la lesión, o lo más cerca posible de él.
Medicamentos
Los medicamentos antiinflamatorios no esteroides, comúnmente conocidos como AINE, son algunos de los medicamentos recetados con mayor frecuencia, especialmente para pacientes con dolor en la pantorrilla causado por tendinitis o distensión muscular, contusión o calambre.
Cómo elegir un AINE eficazCon menos frecuencia, se puede usar una inyección de esteroides, llamada cortisona, para tratar ciertas fuentes de dolor en las piernas o pantorrillas.
Si le diagnostican un coágulo de sangre, es probable que le administren un anticoagulante, también conocido como anticoagulante, como Coumadin (warfarina) o Xarelto (rivaroxabán). Estos medicamentos evitan que el coágulo de sangre actual se agrande. y también previenen la formación de nuevos coágulos.
Coumadin frente a anticoagulantes más nuevosPrevención
Hay algunos hábitos de estilo de vida que puede adoptar para prevenir muchos diagnósticos de dolor en la pantorrilla, especialmente los relacionados con los músculos.
Por ejemplo, para prevenir calambres y distensiones musculares en la pantorrilla, es importante calentar (por ejemplo, trotar suavemente en el lugar) seguido de estirar el músculo de la pantorrilla antes de hacer ejercicio. Asegúrate de enfriarse también después de hacer ejercicio. Esto significa reducir la velocidad de su actividad durante al menos 10 minutos antes de detenerse por completo.
Además, especialmente para la prevención de calambres musculares, es importante Mantente hidratado y evitar el ejercicio excesivo, especialmente en climas o habitaciones muy calurosos. Beber una bebida con electrolitos o una tableta de electrolitos, que contiene potasio, magnesio y calcio, y limitar la ingesta de alcohol y cafeína también puede ayudar a evitar los calambres musculares.
Por último, si bien muchas fuentes de dolor en la pantorrilla no relacionadas con los músculos, como los coágulos de sangre y la claudicación de la enfermedad arterial periférica, no son tan sencillas en lo que respecta a la prevención, hay cosas que puede hacer para minimizar sus posibilidades de desarrollarlas, como como:
- Dejar de fumar
- Mantener un peso saludable
- Tomar sus medicamentos según lo prescrito
- Visitar a su médico de atención primaria para chequeos regulares y pruebas de detección (por ejemplo, diabetes y colesterol)
Una palabra de Verywell
Es posible que sienta la tentación de autodiagnosticarse o tratar de tratar el dolor en la pantorrilla por su cuenta en lugar de visitar al médico. Sin embargo, el problema es que algunas afecciones son graves, como un coágulo de sangre, y requieren un tratamiento urgente. Con eso, sea bueno con su cuerpo y consulte a su médico. En muchos casos, todo lo que necesita para volver a su rutina normal puede ser un poco de descanso, hielo y un analgésico.