Contenido
La gangrena es una afección grave en la que una parte del cuerpo comienza a descomponerse. Este proceso a menudo se describe como muerte tisular o necrosis. La gangrena puede ocurrir cuando una extremidad del cuerpo (manos, pies, nariz, orejas) se ve gravemente privada del flujo sanguíneo o desarrolla una infección abrumadora.La gangrena puede provocar sepsis (infección de la sangre) o la pérdida completa de la extremidad afectada. Puede empeorar rápidamente y es potencialmente mortal si no se trata. Obtenga más información sobre los síntomas, las causas, el diagnóstico y el tratamiento de esta afección grave.
Causas
Varias situaciones hacen que se desarrolle gangrena, incluida la falta de flujo sanguíneo a las extremidades o una infección grave de una extremidad. Hay varios factores de riesgo que aumentan las posibilidades de desarrollar esta afección.
La falta de flujo sanguíneo a una extremidad susceptible puede causar gangrena, lo que dificulta la supervivencia de la extremidad.
Una herida gravemente infectada de una región susceptible del cuerpo también puede causar gangrena, particularmente cuando la falta de flujo sanguíneo interfiere con la capacidad del sistema inmunológico para alcanzar la infección.
Existen varias afecciones que aumentan el riesgo de desarrollar gangrena:
Esta foto incluye contenido que algunas personas pueden encontrar gráfico o perturbador.

Diabetes: La diabetes mellitus tipo 1 y tipo 2 causa aterosclerosis, que es una enfermedad de los vasos sanguíneos que reduce el flujo sanguíneo en los vasos sanguíneos pequeños del cuerpo. La diabetes también causa una cicatrización deficiente de las heridas y una capacidad debilitada para combatir infecciones.
Neuropatía: Una condición caracterizada por la disminución de la sensibilidad de las manos y los pies, la neuropatía no causa directamente la gangrena. Sin embargo, aumenta sustancialmente las posibilidades de desarrollar gangrena porque reduce su capacidad para sentir el dolor adecuadamente, una sensación que normalmente lo protege de lesiones e infecciones.
Si tiene neuropatía, es posible que no note lesiones ni sienta el dolor que normalmente debería acompañar a una herida que no cicatriza o infectada. Estos impedimentos pueden evitar que usted brinde a las lesiones e infecciones la atención que merecen.
Enfermedad vascular: La enfermedad de los vasos sanguíneos puede provocar la obstrucción del flujo sanguíneo. Además de la diabetes, el tabaquismo, la hipertensión (presión arterial alta), el colesterol alto, la obesidad y la genética pueden promover el desarrollo de enfermedades vasculares.
Dolor por presión: Se puede desarrollar una herida en la superficie de la piel debido a la presión a largo plazo. Puede estar en riesgo de desarrollar una úlcera por presión si tiene una afección que le impide moverse y girar en la cama, como un derrame cerebral, una enfermedad de la columna u obesidad.
A veces, una persona que está debilitada debido a la demencia, un derrame cerebral o cáncer puede no ser capaz de comunicar el dolor de una úlcera por presión. Si tiene un ser querido que está demasiado enfermo para moverse, es importante vigilar las áreas de la piel que están presionadas contra una superficie dura durante demasiado tiempo, como las caderas, las nalgas, los codos, los talones y hombros.
Lesión traumática: Si experimenta una lesión traumática importante, puede hacerlo susceptible a una infección agresiva. El trauma severo también puede causar la compresión de las regiones lesionadas del cuerpo, lo que impide un flujo sanguíneo adecuado.
Sistema inmunológico débil: Un sistema inmunológico débil dificulta la lucha contra las infecciones.
Constricción: La presión constrictiva fuerte envuelta alrededor de un brazo, pierna, dedo de la mano o del pie puede disminuir repentinamente el suministro de sangre.
Congelación; La exposición al frío extremo puede reducir el flujo sanguíneo a sus dedos (dedos de manos y pies), así como a sus oídos y nariz. Estas áreas, descritas como la periferia de su cuerpo, pueden perder el suministro de sangre adecuado en temperaturas extremadamente frías y pueden perder su función por completo debido a la congelación.
El consumo de drogas; El uso de drogas intravenosas (IV) aumenta la exposición a ciertas bacterias infecciosas, que pueden causar gangrena.
Tipos
Si tiene gangrena, es posible que le diagnostiquen un tipo específico de gangrena y hay algunas características que se superponen entre estos diferentes tipos.
- Gangrena seca. Este es uno de los tipos más comunes de gangrena y ocurre cuando hay una falta de flujo sanguíneo a una extremidad debido a una enfermedad vascular (que incluye enfermedad vascular, diabetes o congelación). Este tipo de gangrena no suele asociarse con una infección. Si no se trata, puede producirse necrosis de los tejidos.
- Gangrena húmeda. La gangrena húmeda es la muerte del tejido asociada con una infección. Esta es una afección más grave que la gangrena seca y es más probable que cause complicaciones peligrosas. La bacteria que más comúnmente causa la gangrena húmeda se llama Staphylococcus aureus.
Además, existen tipos específicos de gangrena húmeda que incluyen los siguientes:
- Gangrena gaseosa. Una infección de una extremidad gangrenosa puede involucrar bacterias que producen burbujas de gas.Este es un tipo de gangrena húmeda infectada y es particularmente dañina. La bacteria que causa más comúnmente la gangrena gaseosa se llama Clostridium perfringens.
- Gangrena de Fournier. Este es un tipo raro de gangrena húmeda infecciosa, agresiva, caracterizada por la presencia de más de un microbio infeccioso.
Síntomas
Los signos visibles de gangrena suelen ser más notorios que los síntomas de dolor o malestar. Si bien no es una regla absoluta, la gangrena a menudo se caracteriza por la falta de síntomas tempranos. Esto se debe a que la gangrena puede causar una disminución de la sensibilidad en la extremidad afectada y, a menudo, ocurre en un área del cuerpo que ya tiene una función sensorial deteriorada.
De hecho, si alguien con quien vive desarrolla gangrena, es posible que note signos visibles antes de que su ser querido sienta algún síntoma. Los signos o síntomas sutiles pueden durar días, pero a veces, la gangrena puede progresar rápidamente, tan rápido como en unas pocas horas.
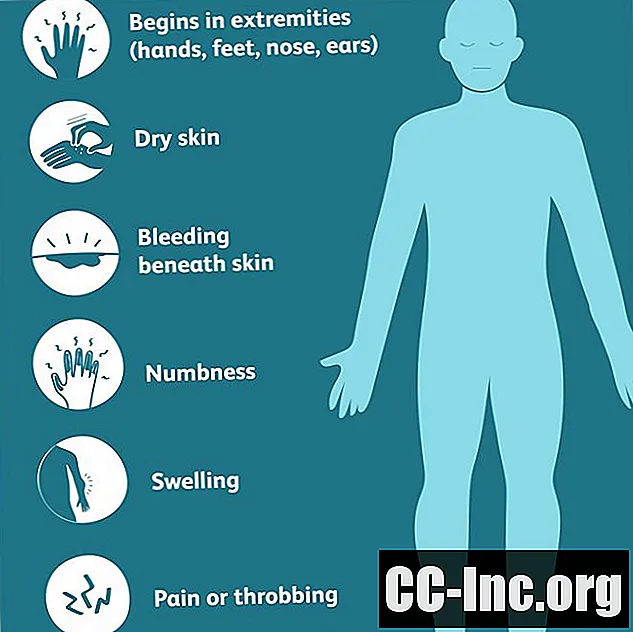
La gangrena generalmente afecta las extremidades y comienza en las áreas más alejadas del núcleo central de su cuerpo.
Si bien a menudo comienza en la periferia, la gangrena puede llegar más cerca de su núcleo. Por ejemplo, puede comenzar en la punta del dedo del pie, extenderse por todo el dedo y luego en el pie.
Los síntomas más comunes de la gangrena incluyen:
- piel excepcionalmente seca (posiblemente piel descamada)
- el color de la piel puede cambiar a azul, rojo oscuro o negro verdoso
- áreas de sangrado debajo de la piel
- entumecimiento u hormigueo en y alrededor del área afectada
- hinchazón o hinchazón del área afectada
- dolor o palpitaciones en o cerca del área afectada
- calor de la zona afectada
- una herida abierta que no cicatriza
- una lesión llena de pus
- una herida que huele mal
- puede desarrollar fiebre
- el área afectada puede estar fría al tacto
- el área afectada puede sentirse fría como si estuviera "desnuda", incluso cuando está cubierta
Si bien es mucho menos común, la gangrena también puede afectar los órganos internos. Los intestinos y la vesícula biliar son los órganos más propensos a la gangrena.
Los síntomas de la gangrena interna pueden ser difíciles de reconocer porque son similares a los síntomas de otros problemas digestivos, como náuseas, vómitos, pérdida del apetito, dolor de estómago intenso y fiebre.
Complicaciones
La gangrena generalmente comienza en una o algunas áreas del cuerpo. Puede resultar en una necrosis completa de la región afectada o una infección grave puede extenderse por todo el cuerpo. Las complicaciones de la gangrena pueden incluir una variedad de afecciones.
Necrosis tisular
La gangrena se describe a menudo como tejido moribundo o tejido muerto. Un área gangrenosa del cuerpo puede volverse completamente necrótica, lo que significa que no hay posibilidad de supervivencia. Cuando esto ocurre, el área debe ser amputada (extirpada quirúrgicamente).
La fascitis necrotizante
El tejido necrótico puede infectarse gravemente, generalmente debido a las bacterias de la superficie de la piel. Esta condición a menudo se asocia con calor, dolor e hinchazón de la región afectada.
Sepsis y shock
Una infección gangrenosa puede extenderse por todo el cuerpo y provocar sepsis. Los primeros síntomas de la sepsis incluyen una sensación general de fatiga, fiebre, dolor de cabeza, pérdida de apetito, náuseas o vómitos. La sepsis puede empeorar rápidamente y provocar un choque séptico, es decir, la incapacidad del cuerpo para hacer frente a la infección.
Los síntomas del shock incluyen presión arterial baja, frecuencia cardíaca rápida, respiración rápida y superficial y desmayos o pérdida del conocimiento.
Diagnóstico
La gangrena es típicamente un diagnóstico clínico, que generalmente se basa solo en la apariencia del área afectada. Su médico también puede enviar algunas pruebas para ayudar a identificar si tiene un organismo infeccioso y determinar la mejor manera de tratarlo.
Si tiene gangrena de sus órganos internos, generalmente se necesitan pruebas más extensas para ayudar a identificar la causa de sus síntomas.
Cultura de la herida
Este es un procedimiento rápido e indoloro en el que su médico puede frotar una lesión abierta en el área afectada para enviar una muestra a un laboratorio para un cultivo. Con un cultivo, la muestra se coloca en una sustancia que permite que las bacterias crezcan para poder identificarlas.
El crecimiento y la identificación pueden demorar algunos días, pero ayuda a sus médicos a seleccionar el tratamiento más específico y poderoso si tiene una infección gangrenosa.
La gangrena interna generalmente se diagnostica mediante pruebas de imágenes, como una radiografía, una tomografía computarizada (TC), una ecografía o una prueba de imágenes por resonancia magnética (IRM).
Tratamiento
Si desarrolla signos de gangrena, debe buscar atención médica urgente para minimizar los efectos. Existen varias estrategias de tratamiento médico y quirúrgico para la gangrena.
Un objetivo principal del tratamiento de la gangrena húmeda (causada por una infección) es intentar curar la infección con antibióticos. Uno de los objetivos principales del tratamiento de la gangrena seca (donde el flujo sanguíneo es el problema principal) es intentar mejorar el flujo sanguíneo.
Además, con cualquier tipo de gangrena, la eliminación del tejido muerto es importante; a menudo es necesario el desbridamiento o la amputación.
Antibióticos
Es posible que necesite tratamiento con antibióticos orales (por vía oral) o con antibióticos por vía intravenosa para controlar la infección si tiene gangrena húmeda. Sus médicos pueden comenzar a tomar antibióticos de inmediato con un antibiótico de amplio espectro que mata la mayoría de las infecciones bacterianas.
Si sus cultivos regresan mostrando que está infectado por un tipo de bacteria que no responde al antibiótico que está tomando, entonces sus médicos pueden cambiar a otro antibiótico.
Otros tipos de tratamiento
A veces, se pueden extirpar pequeñas áreas de tejido del área gangrenosa, lo que ahorra tanto tejido sano como sea posible. El proceso de extracción de este tejido se llama desbridamiento.
El oxígeno hiperbárico también es un tratamiento potencial. Esto implica sentarse en una cámara para respirar aire que contiene más oxígeno concentrado que el aire que nos rodea. El propósito de esta terapia es optimizar la curación.
Además, si tiene gangrena, una derivación de los vasos sanguíneos puede evitar que se desarrolle gangrena adicional en el tejido cercano susceptible, aunque no puede revivir el tejido que ya está muerto.
Curiosamente, el uso de gusanos estériles está regresando en el tratamiento de la gangrena. Los gusanos son excelentes para devorar el tejido muerto y dejar solo el tejido viable. Por supuesto, este tipo de tratamiento también estaría bajo la estrecha supervisión del médico o profesional de la salud de una persona.
Amputación
En algunas situaciones, no se puede guardar un dígito, o incluso una mano o un pie. En estas situaciones, la amputación es necesaria para evitar que una infección potencialmente mortal se propague por todo el cuerpo.
Si desarrolla efectos sistémicos de la gangrena, como sepsis o shock, necesitará un tratamiento más extenso, incluidos antibióticos y líquidos intravenosos y apoyo para la función de su corazón, riñón y pulmón mientras se recupera.
Prevención
Si tiene factores de riesgo para desarrollar gangrena, hay pasos que puede tomar para prevenirla. Ser consciente de la posibilidad de gangrena es un aspecto importante de la prevención, particularmente porque la gangrena no siempre causa dolor.
Cuidando la piel
Las estrategias para prevenir la gangrena incluyen inspeccionar su piel. Si tiene diabetes, asegúrese de examinarse cuidadosamente los dedos de las manos, los codos, los talones y los pies a diario para que pueda detectar pequeñas heridas o decoloración leve de la piel antes de que se desarrolle la gangrena.
Si tiene una herida, asegúrese de cubrirla con un vendaje para que no se infecte. Cambie su vendaje con regularidad. Limpie las heridas con agua tibia o un antiséptico suave antes de cubrirlas con una venda para prevenir infecciones.
Si tiene una herida dolorosa, pus, hinchazón, enrojecimiento o calor, asegúrese de buscar atención médica.
Cuide su piel, especialmente si tiene neuropatía. Tenga en cuenta que es posible que no sienta dolor por golpearse el dedo del pie, usar zapatos ajustados o un padrastro. Asegúrese de prevenir estos eventos usando zapatos que no sean demasiado apretados y manteniendo las uñas de las manos y los pies limpias y recortadas.
Si usted o un ser querido está inmovilizado, asegúrese de programar giros constantes en la cama (o en una silla) para que no se desarrollen úlceras por presión.
Consejos para el clima frío
Use guantes y calcetines abrigados cuando esté afuera en el frío para que no se congele. Si siente que los dedos de las manos, los pies, las orejas o la nariz se adormecen o pierden la sensibilidad, entre y caliente estas extremidades gradualmente con tela o agua tibia, no con agua caliente. Busque atención médica urgente si no se siente mejor en unos minutos.
Salud en general
Si fuma, es mejor dejar de hacerlo. Fumar contribuye a la enfermedad vascular que, en algunos casos, puede contribuir a la gangrena.
Además, el nivel de azúcar en sangre mal controlado conduce a una enfermedad vascular, lo que aumenta las posibilidades de desarrollar gangrena. Puede controlar su nivel de azúcar en sangre con dieta y medicamentos si tiene diabetes o prediabetes.
La hipertensión es una de las causas de la enfermedad vascular y la prevención de la enfermedad vascular reduce el riesgo de gangrena. La meditación, el ejercicio y la dieta antihipertensivos son formas de controlar la hipertensión.
En algunos casos, una extremidad está en peligro de desarrollar gangrena debido a una enfermedad vascular grave. Si esta es su situación, es posible que deba someterse a una derivación vascular quirúrgica, que es la reparación de un vaso sanguíneo enfermo para permitir un mejor flujo sanguíneo a una región del cuerpo que está en riesgo de gangrena.
Una palabra de Verywell
Si usted o un ser querido está en riesgo de desarrollar gangrena, es importante centrarse en la prevención. Si ya ha experimentado complicaciones de gangrena, en particular una amputación, tendrá que adaptarse a su nueva limitación. La pérdida de un dedo de la mano, del pie o de una extremidad completa requiere una fisioterapia sustancial para que pueda funcionar lo mejor posible. Sea persistente en revisar su piel para detectar signos de infección, especialmente si no tiene sensibilidad en ciertas áreas. Analice sus opciones con su médico. Aunque no puede revivir el tejido muerto, a menudo puede evitar que la gangrena se propague.
Cómo la diabetes puede conducir a la gangrena