
Contenido
El eccema, también conocido como dermatitis atópica, es una afección inflamatoria de la piel que causa un sarpullido escamoso, inflamado y con picazón. Puede afectar a personas de todas las edades, aunque ocurre con más frecuencia en niños (generalmente antes de los cinco años) que en adultos.Aunque se desconoce la causa exacta del eccema, se cree que es el resultado de factores genéticos y ambientales. Dado que no hay pruebas disponibles para diagnosticar el eccema, la enfermedad se confirmará con un examen físico y si los síntomas cumplen con los criterios de diagnóstico específicos.
Las opciones de tratamiento incluyen humectantes, esteroides tópicos de venta libre y medicamentos recetados y terapias diseñadas para aliviar la inflamación de la piel.
En qué se diferencian el eccema y la psoriasisSíntomas del eccema
Esta foto incluye contenido que algunas personas pueden encontrar gráfico o perturbador.
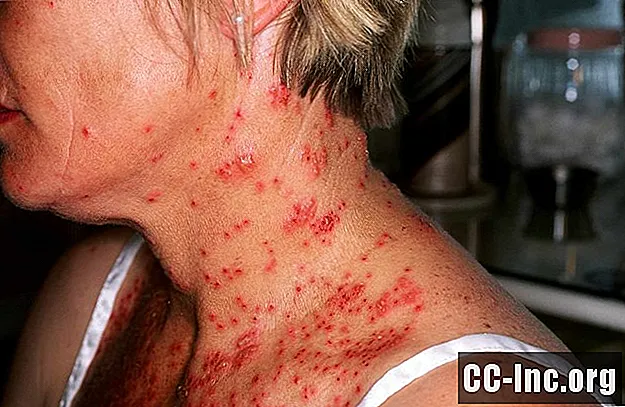
Esta foto incluye contenido que algunas personas pueden encontrar gráfico o perturbador.
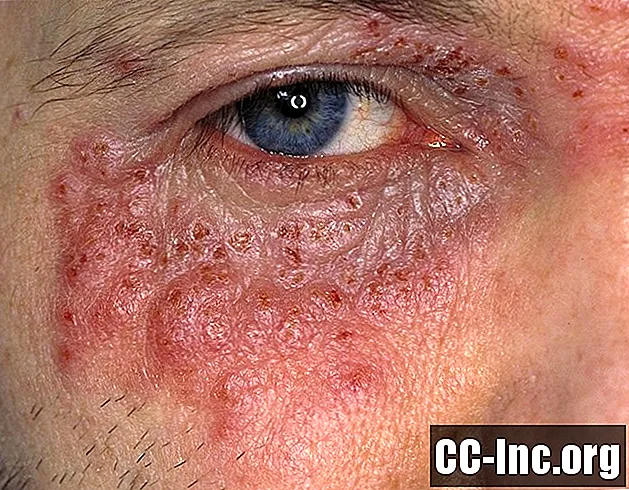
Esta foto incluye contenido que algunas personas pueden encontrar gráfico o perturbador.
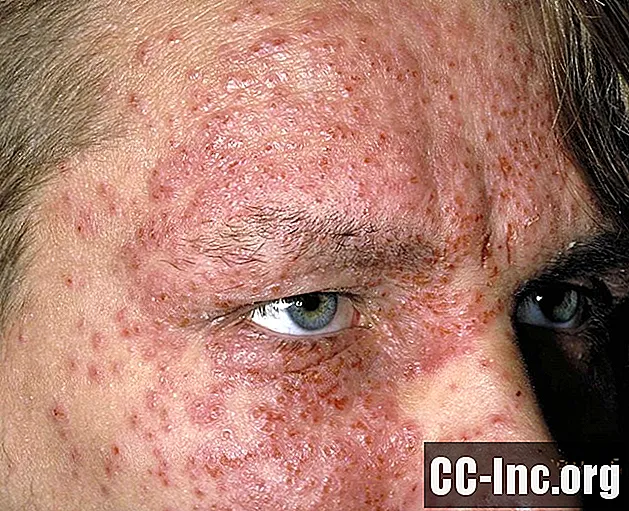
La picazón (prurito) es a menudo el primer síntoma del eccema, que generalmente precede al brote de una erupción. La picazón tiende a empeorar por la noche y, a veces, puede interferir con el sueño.
No todas las erupciones de eccema tienen el mismo aspecto y pueden variar según su ubicación y tipo de eccema (como el eccema discoide y el eccema dishidrótico). Aún así, existen signos y síntomas clásicos que caracterizan la enfermedad, entre ellos.
- Parches de piel secos y escamosos
- Áreas de hinchazón y enrojecimiento.
- Bultos supurantes que forman costras (especialmente donde la piel está raspada)
- Decoloración de la piel, ya sea más clara o más oscura, después de que la erupción haya sanado
- Zonas de piel gruesa y correosa (especialmente en adultos)
Rascarse solo empeora el eccema. En algunos casos, rascarse puede causar roturas en la piel a través de las cuales pueden pasar bacterias y otros microbios, causando una infección.
Ubicación por edad
La ubicación y apariencia de una erupción de eccema pueden diferir según el grupo de edad y ayudar a distinguir la enfermedad en bebés, niños y adultos.
- En infantes, la erupción suele aparecer en las mejillas y el tronco, así como en las superficies extensoras (como la parte delantera de la rodilla o la parte posterior del codo o el antebrazo).
- En ninos, los destellos aparecerán menos en la cara y más en las áreas flexoras (como detrás de las rodillas o en la curva del codo).
- En adolescentes y adultos, el eccema tiende a desarrollarse en el cuello, la cara y las manos. También es probable que los adultos experimenten liquenificación en la que las áreas afectadas de la piel comenzarán a engrosarse y volverse correosas.
Un signo revelador de eccema tanto en adultos como en niños es que las axilas y la ingle generalmente se conservan, aunque los bebés a veces pueden tener una región de la ingle afectada.
Etapas del eccema
El eccema tiene tres etapas distintas: aguda, subaguda y crónica, cada una de las cuales tiene diferentes síntomas y enfoques de tratamiento.
A diferencia de otras afecciones, las etapas no confieren necesariamente a la gravedad de la enfermedad ni se mueven de manera lineal. No es raro que el eccema se mueva hacia adelante y hacia atrás entre las etapas o que de repente entre en baja actividad de la enfermedad (remisión).
- Eccema agudo Es la aparición repentina y severa de síntomas caracterizados por el desarrollo de ampollas supurantes y con costras.
- Eccema subagudo generalmente une las etapas aguda y crónica y se manifiesta con piel seca, roja y escamosa.
- Eccema crónico se caracteriza por episodios que duran tres meses o más con frecuentes brotes agudos en los que la piel cambiará y desarrollará signos de lesión a largo plazo.
La sequedad y la picazón son dos características del eccema que se presentan en todas las etapas.
Síntomas y complicaciones del eccemaCausas
Hasta el momento, la causa exacta de la dermatitis atópica no está completamente clara. Se cree que es causado por una combinación de factores genéticos y ambientales que trabajan en conjunto para causar la enfermedad inflamatoria de la piel.
Genética
Se cree que la genética juega un papel central en el desarrollo del eccema, dado que la enfermedad tiende a ser hereditaria.
En los últimos años, los científicos han identificado varios genes que predisponen a los pacientes a la dermatitis atópica.
Una de estas mutaciones interfiere con la producción de una proteína llamada filagrina que proporciona estructura a las células de la piel y las ayuda a retener la humedad. La pérdida de filagrina socava la función de barrera de la piel, lo que permite que los alérgenos e irritantes entren en las células y desencadenen la inflamación.
Ambiente
Los científicos creen que los desencadenantes ambientales pueden ayudar a instigar el eccema en aquellos genéticamente predispuestos a la enfermedad. Algunos han sugerido que los bebés criados en un ambiente "demasiado limpio" pueden tener una inmunidad deteriorada y ser menos capaces de protegerse de los alérgenos e irritantes que causan inflamación a nivel celular.
Los desencadenantes ambientales también pueden provocar brotes agudos. Los desencadenantes pueden variar de una persona a otra y pueden incluir:
- Temperaturas extremadamente secas y frías
- Clima extremadamente caluroso y húmedo
- Alérgenos alimentarios
- Ácaros del polvo, polen, moho y caspa de mascotas
- Productos para el cuidado de la piel y jabón de alta fragancia
- Telas rugosas, como lana
La piel muy seca, el estrés y la ansiedad también pueden actuar como desencadenantes.
¿Se puede contraer el eccema?Diagnóstico
No existen pruebas o estudios de imágenes que puedan diagnosticar el eccema. Los casos no complicados se diagnostican con mayor frecuencia con una combinación de un examen físico y una revisión del historial médico.
Esto es especialmente cierto en bebés y niños en los que el eccema es común. El diagnóstico de eccema en adultos puede ser más complicado, ya que es menos probable que la enfermedad se desarrolle en la edad adulta y se confunde fácilmente con otras afecciones de la piel.
Su médico de atención primaria o pediatra puede determinar si las características de la enfermedad cumplen con los criterios de diagnóstico de las pautas establecidas. Los casos atípicos se pueden derivar a un alergólogo, inmunólogo o dermatólogo para un examen más detenido.
Se pueden solicitar otras pruebas (incluidas la prueba del parche, una prueba de KOH y una biopsia de piel) para diferenciar el eccema de otras posibles causas.
Diagnóstico diferencial
Si tiene síntomas de dermatitis atópica, su médico también considerará otros diagnósticos que pueden parecer similares a la dermatitis atópica. Esto se conoce como diagnóstico diferencial.
Un diagnóstico diferencial se utiliza para diferenciar el eccema de otras afecciones relacionadas o de aquellas que simplemente se parecen a un eccema. Los ejemplos incluyen:
- Dermatitis de contacto
- Linfoma cutáneo de células T
- Dermatitis herpetiforme
- Psoriasis (especialmente psoriasis inversa)
- Rosácea
- Sarna
- Dermatitis seborreica
- Tiña corporal
Tratamiento
El eccema es una enfermedad crónica sin cura conocida. Cuando ocurre un brote de eccema, el tratamiento adecuado variará según la gravedad de la erupción.
Tratamientos de venta libre
El eccema leve a menudo se puede controlar de manera eficaz con una combinación de tratamientos de venta libre (OTC), humectación regular y otros remedios caseros. Entre ellos:
- Cremas protectoras para la piel contienen lípidos y ceramidas que pueden ayudar a restaurar la humedad y mejorar la función de barrera de la piel.
- Crema de hidrocortisona al 1% Por lo general, se aplica antes de humectar para ayudar a reducir la inflamación.
- Terapia de envoltura húmeda implica envolver la piel lubricada (usando cremas protectoras para la piel y / o esteroides tópicos) en tiras de tela húmedas durante un par de horas para ayudar a hidratar y enfriar la piel seca e inflamada. Tenga en cuenta que si se utilizan envolturas húmedas sobre esteroides tópicos, un médico debe controlar el tratamiento.
- Baños de lejía a veces se utilizan para reducir la inflamación y reducir el riesgo de infecciones cutáneas bacterianas.
Hable con su médico antes de usar cualquier remedio casero para asegurarse de que no socave los tratamientos estándar ni empeore los síntomas.
Qué hacer cuando un tratamiento para el eccema de venta libre deja de funcionarProcedimientos y medicamentos recetados
Se necesitan medicamentos recetados en los casos en que el eccema no desaparece con hidrocortisona de venta libre. Por lo general, estos no se usan de manera continua, sino más bien cuando tiene un brote agudo. Entre las opciones:
- Esteroides tópicos recetados como prednisolona o betametasona
- Inhibidores tópicos de la calcineurina como Protopic (tacrolimus) y Elidel (pimecrolimus)
- Dupixent (dupilumab), un medicamento inyectable utilizado para tratar el eccema de moderado a grave en adultos
- Antibióticos o antifúngicos., si su erupción se ha infectado
- Fototerapia
- Eucrisa (crisaborole), formulación atópica (sin corticosteroides) aprobada por la FDA para su uso en bebés de tan solo 3 meses de edad
Los corticosteroides orales no están indicados para el cuidado a largo plazo de la dermatitis atópica. Ocasionalmente se usan para brotes cortos, pero la dermatitis atópica generalmente reaparece tan pronto como estos medicamentos disminuyen.
Cómo se trata el eccemaPrevención
Con un cuidado concienzudo de su piel, puede reducir en gran medida la posibilidad de un brote de eccema siguiendo algunas estrategias clave:
- Use humectantes generosamente: Aplicar a diario, idealmente inmediatamente después de ducharse o bañarse, y volver a aplicar cuando sea necesario
- Evite los jabones, detergentes o disolventes fuertes: Opte por productos que no tengan fragancias ni colorantes.
- Use ropa ligera y holgada: Evite las telas que raspen, los cinturones y cuellos ajustados y las telas que no respiran.
- Conozca sus factores desencadenantes: Lleve un diario para rastrear qué sustancia o eventos desencadenan un brote.
- Maneje su estrés: Combinar el manejo del estrés con una buena higiene del sueño y el ejercicio regular puede contribuir en gran medida a prevenir los brotes.
Una palabra de Verywell
El cuidado suave de la piel y la aplicación constante de humectantes son los mejores pasos para minimizar los brotes y reducir la picazón y la irritación. Si el tratamiento en el hogar no es suficiente, los medicamentos recetados y de venta libre pueden ayudar.
Aunque el eccema puede ser difícil de controlar para algunas personas, un enfoque escalonado del tratamiento, pasando de terapias tópicas a orales / inyectables a combinadas, generalmente puede identificar la mejor solución para usted como individuo.
Cómo tratar el eccema en niños