Contenido
- ¿Qué es la radiculopatía?
- Tipos de radiculopatía
- Prevención de la radiculopatía
- Los síntomas de la radiculopatía
- Causas de la radiculopatía
- Radiculopatía y mielopatía
- Radiculopatía versus neuropatía
- Diagnóstico de radiculopatía
- Tratamiento de la radiculopatía
¿Qué es la radiculopatía?
Su columna está formada por muchos huesos llamados vértebras y su médula espinal atraviesa un canal en el centro de estos huesos. Las raíces nerviosas se separan del cordón y viajan entre las vértebras hacia varias áreas de su cuerpo. Cuando estas raíces nerviosas se pellizcan o dañan, los síntomas resultantes se denominan radiculopatía.
Tipos de radiculopatía
La radiculopatía puede tener diferentes síntomas y diferentes nombres dependiendo de en qué parte de la columna se produzca.
Radiculopatía lumbar
Cuando la radiculopatía ocurre en la parte baja de la espalda, se conoce como radiculopatía lumbar, también conocida como ciática porque las raíces nerviosas que componen el nervio ciático a menudo están involucradas. La zona lumbar es la zona más afectada por la radiculopatía.
Prevención de la radiculopatía
Si bien la radiculopatía no siempre se puede prevenir, mantenerse en buena forma física y mantener un peso saludable puede reducir el riesgo de radiculopatía. Utilizar las mejores prácticas para una buena postura al sentarse, practicar deportes, hacer ejercicio o levantar objetos pesados también es importante para prevenir lesiones.
Radiculopatía cervical
La radiculopatía cervical describe una raíz nerviosa comprimida en el cuello (columna cervical). Debido a que las raíces nerviosas en esta área de la columna controlan principalmente las sensaciones en sus brazos y manos, aquí es donde es más probable que ocurran los síntomas.
Radiculopatía torácica
La radiculopatía torácica se refiere a una raíz nerviosa comprimida en el área torácica de la columna, que es la parte superior de la espalda. Esta es la ubicación menos común de radiculopatía. Los síntomas a menudo siguen una distribución dermatómica y pueden causar dolor y entumecimiento que envuelve la parte frontal de su cuerpo.
Los síntomas de la radiculopatía
Cuando se comprime una raíz nerviosa, se inflama. Esto da como resultado varios síntomas desagradables que pueden incluir:
Dolor agudo en la espalda, brazos, piernas u hombros que puede empeorar con ciertas actividades, incluso algo tan simple como toser o estornudar.
Debilidad o pérdida de reflejos en brazos o piernas.
Entumecimiento de la piel, "hormigueo" u otras sensaciones anormales (parestesia) en los brazos o piernas
Sus síntomas específicos dependerán de en qué parte de la columna se pellizque la raíz nerviosa. Sin embargo, también es posible que no experimente ningún síntoma o que atraviese brotes periódicos de síntomas.
Causas de la radiculopatía
La radiculopatía generalmente es causada por cambios en los tejidos que rodean las raíces nerviosas. Estos tejidos incluyen huesos de las vértebras espinales, tendones y discos intervertebrales. Cuando estos tejidos cambian o cambian de tamaño, pueden estrechar los espacios donde las raíces nerviosas viajan dentro de la columna o salen de la columna; estas aberturas se llaman foramen. El estrechamiento de los agujeros se conoce como estenosis foraminal, que es muy similar a la estenosis espinal que afecta la médula espinal.
En la mayoría de los casos, la estenosis foraminal es causada por la degeneración gradual de la columna que ocurre a medida que envejece. Pero también puede ser el resultado de una lesión en la columna.
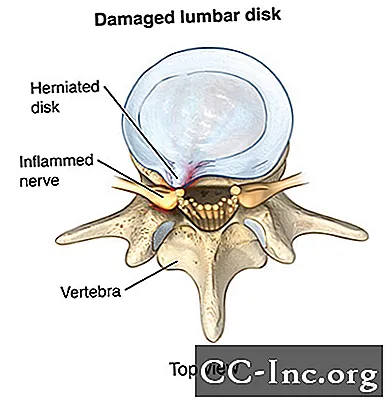
Discos herniados
Una causa común de estenosis foraminal y radiculopatía es un disco abultado o herniado. Los discos espinales actúan como cojines entre las vértebras. En ocasiones, estos discos se salen de su lugar o se dañan y presionan los nervios. Es más probable que este problema ocurra en la zona lumbar, pero también puede afectar su cuello.

Espuelas óseas
Otra posible causa de radiculopatía que puede conducir al estrechamiento de los agujeros son los espolones óseos, áreas de crecimiento óseo adicional. Se pueden formar espolones óseos en la columna debido a la inflamación de la osteoartritis, traumatismos u otras afecciones degenerativas.
Otras causas
El engrosamiento (osificación) de los ligamentos espinales también puede provocar el estrechamiento del espacio alrededor de las raíces nerviosas y la consiguiente compresión nerviosa. Las causas menos comunes de radiculopatía incluyen infecciones de la columna y varios crecimientos cancerosos y no cancerosos en la columna que pueden presionar las raíces nerviosas.
Radiculopatía y mielopatía
A veces, la radiculopatía puede ir acompañada de mielopatía, compresión de la propia médula espinal. Los discos herniados o abultados a veces pueden presionar la médula espinal y las raíces nerviosas. Cuando se afecta la médula espinal, los síntomas pueden ser más graves, como mala coordinación, dificultad para caminar y parálisis.
Radiculopatía versus neuropatía
Los síntomas de la radiculopatía pueden superponerse con los de la neuropatía periférica, lo que dificulta identificar la fuente del problema. La neuropatía periférica es el daño del sistema nervioso periférico, como el síndrome del túnel carpiano que involucra nervios atrapados en la muñeca. La radiculopatía es el pellizco de los nervios en la raíz, que en ocasiones también puede producir dolor, debilidad y entumecimiento en la muñeca y la mano. Consulte a un especialista en columna vertebral para obtener un diagnóstico preciso.
Diagnóstico de radiculopatía
Su médico puede tomar varios pasos para diagnosticar la radiculopatía:
Es posible que se utilicen un examen físico y pruebas físicas para comprobar la fuerza muscular y los reflejos. Si tiene dolor con ciertos movimientos, esto puede ayudar a su médico a identificar la raíz nerviosa afectada.
Las pruebas de imágenes, como una radiografía, una tomografía computarizada o una resonancia magnética, se utilizan para ver mejor las estructuras en el área del problema.
Los estudios de conducción nerviosa, junto con la electromiografía, también se pueden utilizar para ayudar a determinar si el problema es neurológico o muscular.
Tratamiento de la radiculopatía
El tratamiento de la radiculopatía dependerá de la ubicación y la causa de la afección, así como de muchos otros factores. El tratamiento no quirúrgico generalmente se recomienda primero y puede incluir:
Medicamentos, como medicamentos antiinflamatorios no esteroideos, medicamentos opioides o relajantes musculares, para controlar los síntomas.
Estrategias de pérdida de peso para reducir la presión sobre el área problemática.
Fisioterapia para fortalecer los músculos y prevenir daños mayores.
Inyecciones de esteroides para reducir la inflamación y aliviar el dolor.
Algunas personas pueden necesitar tratamientos más avanzados, como cirugía. La cirugía se usa típicamente para reducir la presión sobre la raíz nerviosa al ensanchar el espacio por donde las raíces nerviosas salen de la columna. Esto puede implicar la extracción total o parcial de un disco y / o vértebras. La foraminotomía cervical posterior es una de las opciones de cirugía de columna mínimamente invasiva disponibles.