
Contenido
- Causas
- Los síntomas
- Exámenes y pruebas
- Tratamiento
- Grupos de apoyo
- Perspectiva (pronóstico)
- Cuándo contactar a un profesional médico
- Prevención
- Nombres alternativos
- Instrucciones para el paciente
- Imágenes
- Referencias
- Fecha de revisión 5/12/2018
La osteoartritis (OA) es el trastorno articular más común. Se debe al envejecimiento y al desgaste en una articulación.
Causas
El cartílago es el tejido firme y elástico que amortigua los huesos en las articulaciones. Permite que los huesos se deslicen unos sobre otros. Cuando el cartílago se descompone y se desgasta, los huesos se frotan. Esto a menudo causa el dolor, la hinchazón y la rigidez de la OA.
A medida que empeora la OA, pueden formarse espolones óseos o hueso extra alrededor de la articulación. Los ligamentos y los músculos que rodean la articulación pueden debilitarse y ponerse más rígidos.
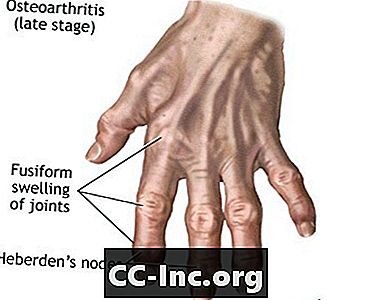
Antes de los 55 años, la OA se produce por igual en hombres y mujeres. Después de los 55 años, es más común en las mujeres.
Otros factores también pueden conducir a la OA.
- La OA tiende a correr en familias.
- El sobrepeso aumenta el riesgo de OA en las articulaciones de cadera, rodilla, tobillo y pie. Esto se debe a que el peso extra causa más desgaste.
- Las fracturas u otras lesiones articulares pueden llevar a la OA más adelante en la vida. Esto incluye lesiones al cartílago y ligamentos en sus articulaciones.
- Los trabajos que implican arrodillarse o ponerse en cuclillas durante más de una hora al día, o implicar levantar, subir escaleras o caminar aumentan el riesgo de OA.
- Practicar deportes que impliquen un impacto directo en la articulación (fútbol), torcerse (baloncesto o fútbol) o lanzar también aumenta el riesgo de OA.
Las condiciones médicas que pueden llevar a la OA incluyen:
- Trastornos de sangrado que causan sangrado en la articulación, como la hemofilia
- Trastornos que bloquean el suministro de sangre cerca de una articulación y conducen a la muerte ósea (necrosis avascular)
- Otros tipos de artritis, como la gota a largo plazo (crónica), la seudogota o la artritis reumatoide

Mire este video sobre: Osteoartritis
Los síntomas
Los síntomas de la OA a menudo aparecen en la mediana edad. Casi todos tenemos algunos síntomas a los 70 años.
El dolor y la rigidez en las articulaciones son los síntomas más comunes. El dolor suele ser peor:
- Después del ejercicio
- Cuando pones peso o presión sobre la articulación.
Con la OA, sus articulaciones pueden volverse más rígidas y más difíciles de mover con el tiempo. Es posible que note un roce, una rejilla o un sonido crepitante cuando mueva la articulación.
"Rigidez matutina" se refiere al dolor y la rigidez que siente al levantarse por la mañana. La rigidez debida a la OA a menudo dura 30 minutos o menos. Puede durar más de 30 minutos si hay inflamación en la articulación. A menudo mejora después de la actividad, permitiendo que la articulación se "caliente".
Durante el día, el dolor puede empeorar cuando está activo y sentirse mejor cuando está descansando. A medida que la OA empeora, puede tener dolor incluso cuando está descansando. Y puede despertarte por la noche.
Algunas personas pueden no tener síntomas, aunque las radiografías muestran los cambios de la OA.
Exámenes y pruebas
Un proveedor de atención médica lo examinará y le preguntará acerca de sus síntomas. El examen puede mostrar:
- Movimiento de las articulaciones que provoca un sonido de crujido (rejilla), llamado crepitación
- Inflamación de las articulaciones (los huesos alrededor de las articulaciones pueden sentirse más grandes de lo normal)
- Rango de movimiento limitado
- Sensibilidad cuando se presiona la articulación.
- El movimiento normal suele ser doloroso
Los análisis de sangre no son útiles para diagnosticar la OA.
Una radiografía probablemente mostrará:
- Pérdida del espacio articular.
- Desgastes de los extremos del hueso.
- Espuelas de hueso
Tratamiento
OA no puede ser curado. Lo más probable es que empeore con el tiempo. Sin embargo, sus síntomas de OA pueden ser controlados.
Puede someterse a una cirugía, pero otros tratamientos pueden mejorar su dolor y hacer que su vida sea mucho mejor. Aunque estos tratamientos no pueden hacer desaparecer la artritis, a menudo pueden retrasar la cirugía.
Medicinas
Los analgésicos de venta libre (OTC), como el paracetamol (Tylenol) o un medicamento antiinflamatorio no esteroideo (AINE) pueden ayudar con los síntomas de la OA. Usted puede comprar estos medicamentos sin receta médica.
Se recomienda que NO tome más de 3 gramos (3,000 mg) de acetaminofeno al día. Si tiene una enfermedad del hígado, hable con su profesional médico antes de tomar acetaminofén. Los AINE de venta libre incluyen aspirina, ibuprofeno y naproxeno. Varios otros AINE están disponibles con receta médica. Hable con su proveedor antes de tomar un AINE de forma regular.
La duloxetina (Cymbalta) es un antidepresivo recetado que también puede ayudar a tratar el dolor a largo plazo (crónico) relacionado con la OA.
Los suplementos que puede usar incluyen:
- Pastillas, como la glucosamina y el sulfato de condroitina.
- Crema para la piel con capsaicina para aliviar el dolor.
CAMBIOS EN EL ESTILO DE VIDA
Mantenerse activo y hacer ejercicio puede mantener el movimiento conjunto y general. Pídale a su profesional que le recomiende una rutina de ejercicios. Los ejercicios acuáticos, como la natación, son útiles.
Otros consejos de estilo de vida incluyen:
- Aplicando calor y frío a la articulación.
- Comer alimentos saludables
- Descansando lo suficiente
- Perder peso si tienes sobrepeso
- Protegiendo tus articulaciones de lesiones.
Si el dolor de la OA empeora, mantenerse al día con las actividades puede volverse más difícil o doloroso. Hacer cambios en la casa puede ayudar a eliminar el estrés de las articulaciones para aliviar algo del dolor. Si su trabajo está causando estrés en ciertas articulaciones, es posible que deba ajustar su área de trabajo o cambiar las tareas laborales.
TERAPIA FÍSICA
La fisioterapia puede ayudar a mejorar la fuerza muscular y el movimiento de las articulaciones rígidas, así como su equilibrio. Si la terapia no lo hace sentir mejor después de 6 a 8 semanas, es probable que no funcione en absoluto.
La terapia de masaje puede proporcionar alivio del dolor a corto plazo. Asegúrese de trabajar con un terapeuta de masajes con licencia que tenga experiencia en el trabajo con articulaciones sensibles.
TIRANTES
Las férulas y los frenos pueden ayudar a sostener las articulaciones debilitadas. Algunos tipos limitan o evitan que la articulación se mueva. Otros pueden cambiar la presión de una porción de una articulación. Use una abrazadera solo cuando su médico o terapeuta lo recomiende. Usar una abrazadera de manera incorrecta puede causar daño en las articulaciones, rigidez y dolor.
TRATAMIENTOS ALTERNATIVOS
La acupuntura es un tratamiento tradicional chino. Se piensa que cuando las agujas de acupuntura estimulan ciertos puntos del cuerpo, se liberan sustancias químicas que bloquean el dolor. La acupuntura puede proporcionar alivio del dolor a corto plazo para la OA.
El yoga y el tai chi también han demostrado algún beneficio en el tratamiento del dolor de la OA.
La S-adenosilmetionina (SAM, que se pronuncia "Sammy") es una forma artificial de una sustancia química natural en el cuerpo. Puede ayudar a reducir la inflamación de las articulaciones y el dolor.
CIRUGÍA
Los casos graves de OA pueden necesitar cirugía para reemplazar o reparar las articulaciones dañadas. Las opciones incluyen:
- Cirugía artroscópica para recortar cartílago desgarrado y dañado.
- Cambiar la alineación de un hueso para aliviar el estrés en el hueso o la articulación (osteotomía)
- Fusión quirúrgica de los huesos, a menudo en la columna vertebral (artrodesis)
- Reemplazo total o parcial de la articulación dañada con una articulación artificial (reemplazo de rodilla, reemplazo de cadera, reemplazo de hombro, reemplazo de tobillo y reemplazo de codo)
Grupos de apoyo
Las organizaciones que se especializan en artritis son buenos recursos para obtener más información sobre la OA.
Perspectiva (pronóstico)
Su movimiento puede ser limitado con el tiempo. Hacer actividades cotidianas, como higiene personal, tareas domésticas o cocinar puede convertirse en un desafío. El tratamiento suele mejorar la función.
Cuándo contactar a un profesional médico
Llame a su proveedor si tiene síntomas de la OA que empeoran.
Prevención
Trate de no abusar de una articulación dolorosa en el trabajo o durante las actividades. Mantener un peso corporal normal. Mantenga los músculos alrededor de sus articulaciones fuertes, especialmente las articulaciones que soportan peso (rodilla, cadera o tobillo).
Nombres alternativos
Artrosis hipertrófica; Osteoartrosis; Enfermedad degenerativa de las articulaciones; DJD; OA; Artritis - osteoartritis
Instrucciones para el paciente
- Reconstrucción ACL - alta
- Reemplazo de tobillo - descarga
- Reemplazo de codo - descarga
- Reemplazo de cadera o rodilla - después - qué preguntarle a su médico
- Reemplazo de cadera o rodilla - antes - qué preguntarle a su médico
- Reemplazo de cadera - alta
- Reemplazo de hombro - alta
- Cirugía de hombro - alta
- Cirugía de columna vertebral - alta
- Usando su hombro después de la cirugía de reemplazo
- Usando su hombro después de la cirugía
Imágenes
Osteoartritis
Osteoartritis
Referencias
Bloque JA, Scanzello C. Osteoartritis. En: Goldman L, Schafer AI, eds. Medicina Goldman-Cecil. 25 ed. Filadelfia, PA: Elsevier Saunders; 2016: cap 262.
Felson DT. Tratamiento de la artrosis. En: Firestein GS, Budd RC, Gabriel SE, McInnes IB, O'Dell JR, eds. Libro de texto de reumatología de Kelly y Firestein. 10ª ed. Filadelfia, PA: Elsevier; 2017: cap 100.
Hochberg MC, Altman RD, April KT, et al. Recomendaciones del 2012 del Colegio Americano de Reumatología para el uso de terapias no farmacológicas y farmacológicas en la osteoartritis de la mano, la cadera y la rodilla. Cuidado de la artritis Res. 2012; 64 (4): 465-474. PMID: 22563589 www.ncbi.nlm.nih.gov/pubmed/22563589.
Zhang W, Ouyang H, Dass CR, Xu J. Investigaciones actuales sobre terapias farmacológicas y regenerativas para la osteoartritis. Res. Hueso. 2016; 4: 15040. PMID: PMC4772471 www.ncbi.nlm.nih.gov/pmc/articles/PMC4772471.
Fecha de revisión 5/12/2018
Actualizado por: Laura J. Martin, MD, MPH, ABIM Certificado por la Junta de Medicina Interna y Hospicio y Medicina Paliativa, Atlanta, GA. También revisado por David Zieve, MD, MHA, Director Médico, Brenda Conaway, Directora Editorial, y el A.D.A.M. Equipo editorial.