Contenido
- Puntos de control inmunológico
- Los inhibidores de puntos de control son medicamentos que ayudan a las células T a obtener órdenes de marcha
- Las células cancerosas pueden intentar producir en masa "asesores contra la guerra"
- Tratamientos que se dirigen a PD-1 o PD-L1
Con una fuerza tan poderosa como el sistema inmunológico, es necesario que haya una forma de reducir un poco las cosas para que las células normales y sanas no sean atacadas por error. Afortunadamente, el sistema inmunológico está diseñado con estos controles de seguridad en su lugar. Sin embargo, las células cancerosas, que han surgido de células que alguna vez fueron normales, a veces pueden usar estos controles de seguridad en su beneficio para evitar ser atacadas por el sistema inmunológico. Estos controles de seguridad (lagunas, en realidad) se conocen científicamente como puntos de control inmunológico, y los medicamentos que eliminan los puntos de control son inhibidores de los puntos de control.
Puntos de control inmunológico
Al igual que los procesos críticos en los negocios y la logística, la decisión del cuerpo de activar una respuesta inmune a menudo requiere múltiples "aprobaciones" y "aprobaciones" antes de que las ruedas se pongan en movimiento: cada departamento puede o no tener el mismo peso y una sola El departamento no necesariamente dicta la decisión.
Como tal, varias protecciones complejas ayudan a evitar que el sistema inmunológico reaccione de forma exagerada ante un invasor extranjero o confunda un componente de "uno mismo" con un invasor peligroso. Estas salvaguardas pueden ser utilizadas furtivamente por las células cancerosas para evitar la detección inmunológica, pero los desarrolladores de fármacos también pueden aprovecharlas para desenmascarar las células cancerosas de modo que ya no sean “invisibles” para el sistema inmunológico.
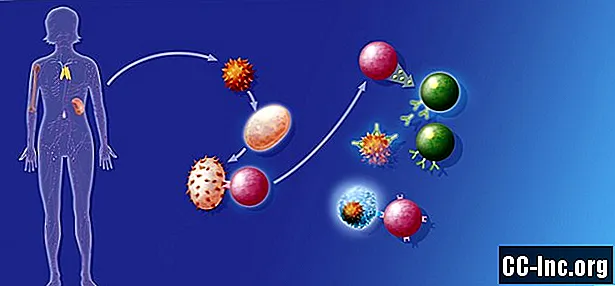
Esta decisión comercial biológica de montar una respuesta inmune a veces implica de manera importante la coordinación con “el departamento de muerte celular”, es decir, la vía de muerte programada 1 (PD-1) que regula las respuestas inflamatorias en los tejidos.
Los inhibidores de puntos de control son medicamentos que ayudan a las células T a obtener órdenes de marcha
La vía PD-1 tiene una "línea directa" a las células T, los soldados inmunes que salen y matan las células cancerosas; sin embargo, no es nada seguro que los soldados de células T se organicen, formen un frente y comiencen a destruir las células cancerosas. Eso se debe a que otros departamentos también aportan información sobre las células T y sus actividades. Hay múltiples aprobaciones que deben ocurrir antes de que los soldados reciban sus órdenes de marcha.
Una de las cosas que determina si se dan las órdenes de marcha es el receptor PD1, que sirve como un general prominente en la cadena de mando. Dos "asesores" de este general que aconsejan encarecidamente en contra que declaran la guerra a las células cancerosas son PDL-1 y PDL-2. Estos asesores contra la guerra, PDL-1 y PDL-2, son en realidad moléculas que se unen a los receptores PD1 de las células T. Cuando se unen, les dicen a las células T que se retiren, que no tienen órdenes de marcha contra el cáncer.
Las células cancerosas pueden intentar producir en masa "asesores contra la guerra"
A veces, las células cancerosas son muchos asesores contra la guerra, por su propio interés. Uno o ambos de PD-L1 y PD-L2, en las células de los tejidos, incluidas las células cancerosas, pueden unirse a los receptores de PD1 en las células T e inhibir su función.
El bloqueo de esta interacción entre PD-1 en las células T y sus dos jugadores, que se encuentran en la superficie de otras células, puede resultar en una activación más fuerte de las células T y una serie de eventos que resultan en una rápida respuesta inflamatoria.
Tratamientos que se dirigen a PD-1 o PD-L1
Algunas células cancerosas producen grandes cantidades de PD-L1, lo que las ayuda a escapar del ataque inmunológico.
Los investigadores en desarrollo de fármacos pueden hacer tratamientos con anticuerpos monoclonales que se dirijan al receptor PD-1 (el general) o al ligando PD-L1 (el asesor antibélico) para estimular la respuesta inmunitaria contra las células cancerosas, y se han utilizado para tratar ciertas cánceres.
Al principio, el éxito se observó con tumores sólidos, pero ahora se están explorando estos objetivos para cánceres hematológicos o cánceres de la sangre, como leucemia, linfoma y mieloma. En el linfoma de Hodgkin clásico, hay una mayor producción de ligando PD-1 (PD-L1 / 2) en las células cancerosas, por lo que existe optimismo sobre la vulnerabilidad del linfoma de Hodgkin al bloqueo de PD-1.
Dado que estas terapias estimulan el sistema inmunológico al eliminar algunas de sus lagunas de seguridad, existe la preocupación de que esto pueda provocar lesiones en las células sanas y efectos secundarios relacionados en algunas personas. Los eventos adversos que se asocian comúnmente con los anticuerpos bloqueadores de PD-1 incluyen picazón, erupción cutánea y diarrea. Con menos frecuencia, pueden causar problemas más graves en los pulmones, intestinos, hígado, riñones, glándulas productoras de hormonas u otros órganos.
Muchos otros tratamientos que se dirigen a PD-1 o PD-L1 ahora también se están probando en ensayos clínicos, tanto solos como combinados con otros medicamentos. Hasta ahora, solo unos pocos de estos tratamientos han recibido la aprobación de la FDA para su uso en el cáncer, pero muchos otros se están estudiando en ensayos clínicos. A medida que avance la investigación, entenderemos mejor el sistema y cómo controlarlo.